“你这枚胚胎是A级的,形态非常好。”
很多家庭在听到医生这句话时,心里都会燃起希望,甚至开始幻想孩子的模样。但现实往往是,移植失败了,再试一次,还是失败。
你可能会疑惑:既然是A级胚胎,为什么还是失败?是不是医生在敷衍我?是不是实验室评分有问题?
其实,所谓的“A级胚胎”只是胚胎形态学评分的一部分,它并不代表胚胎一定健康,也不代表你就一定能怀孕成功。
今天这篇文章,我们就来认真聊聊:胚胎等级到底是怎么回事?A级胚胎真的那么“神”?你又被哪些说法误导了?
一、什么是胚胎等级?你知道的可能都是错的
胚胎评分是什么?
胚胎评分是指在试管婴儿过程中,胚胎学家通过显微镜观察胚胎的形态、结构和发育速度,对其进行分级的一种实验室评估方式。这个评分主要是为了帮助医生挑选出潜在发育潜能更高的胚胎,以提高移植成功率。但需要强调的是,这是一种形态学评估,而非遗传学判断。
目前主要分为两个阶段:
- 卵裂期胚胎(Day 3)评分:观察胚胎的细胞数(通常为6-10个)、细胞大小是否均匀、有无碎片、胞质是否清晰等。
- 囊胚期胚胎(Day 5-6)评分:主要使用Gardner评分系统,从三个维度评估:
- 囊胚扩张程度(1-6级)
- 内细胞团(ICM)等级(A最优,B中等,C较差)
- 滋养层(TE)等级(A最优,B中等,C较差)
例如,“5AA”胚胎评分的含义是:
- “5” 表示囊胚扩张程度处于良好状态(接近孵化)
- 第一个 “A” 表示内细胞团结构紧凑,细胞数量多,质量优
- 第二个 “A” 表示滋养层细胞数量多,排列整齐
但请注意:A级胚胎只是形态上优秀,并不代表其基因或染色体完全正常。
胚胎评分具有主观性
这是许多人忽略的一个关键点。胚胎评分本质上是一种人为视觉评估,存在很大的主观差异。
不同实验室、不同胚胎学家之间的评分标准可能略有差异。例如一枚被A评分的胚胎,换到另一个实验室可能会被评为B级。
根据2016年发表在《Human Reproduction》期刊的一项多中心研究指出,即使在同一机构,不同评估员在评分囊胚时的一致性仅为67%,说明其并非完全标准化;评分并不代表成功率。例如,一项发表于2020年《Journal of Assisted Reproduction and Genetics》的研究表明,在同年龄段女性中,A级囊胚与B级囊胚在未做PGT前的着床率差异并不显著。
胚胎评分更多是一个参考工具,而不是绝对判定标准。
二、为什么A级胚胎也会失败?这5个真相你必须知道
1. 胚胎评分≠染色体正常
就算是5AA的顶级胚胎,也有可能携带染色体异常。胚胎外观看起来很好,不代表其染色体结构就一定健康。
根据《Fertility and Sterility》2021年的一项大样本研究,在进行PGT-A检测的A级胚胎中,高达37%的胚胎存在染色体非整倍体问题。这说明,仅凭形态来判断胚胎质量,准确率远远不够。
而染色体异常正是导致:
- 胚胎着床失败
- 胚胎停育
- 胎儿发育异常 的根本原因。
因此,对于35岁以上女性、反复失败患者、胚胎数量少的人群,强烈建议做PGT-A筛查。
2. 子宫环境不接纳胚胎,也会失败
子宫是胚胎的“土壤”。
即便胚胎完美,如果子宫“拒绝接纳”,也会前功尽弃。
影响着床的关键因素包括:
- 内膜厚度:理想厚度在8-12mm之间
- 宫腔结构异常:如粘连、息肉、肌瘤等
- 内膜容受性问题:着床窗口期错过(可通过ERA检测)
2022年《Reproductive Biology and Endocrinology》一项研究显示,内膜容受性偏移会导致移植失败率增加2倍以上。
所以,移植前最好做:宫腔镜、超声波、内膜容受性检测等排查。
3. 代母或母体本身的健康状况至关重要
在代孕流程中,代母的身体就是你胚胎的新“家”。
代母如果存在:
- 内分泌失调
- 子宫结构异常
- 自身免疫问题
都有可能导致:
- 胚胎无法着床
- 早期流产
- 胎盘功能异常
根据《Journal of Clinical Medicine》2020年的报告,代母健康评分高者,胚胎种植成功率比中低评分组高出22%。
因此,正规代孕机构会为代母安排全面检查,如ERA测试、宫腔镜评估、免疫指标评估,甚至心理健康评估。
4. 胚胎移植过程和黄体支持不可忽视
移植不是简单“放进去”这么粗糙,而是一个高精度操作。
包括:
- 导管选择是否合适
- 胚胎是否准确释放在理想位置
- 是否发生宫缩反应
还有黄体支持是否到位。黄体酮支持不足,可能导致内膜脱落、胚胎难以着床。
《European Journal of Obstetrics & Gynecology and Reproductive Biology》2023年的一项研究指出,规范黄体支持方案可以将早期流产率下降至原先的65%。
5. 胚胎发育有不可控的“自然选择”因素
医学可以控制很多,但不能控制一切。
有些胚胎即使评分高、PGT正常、环境也没问题,依然可能失败——因为生殖过程本身就带有随机性。
就像一颗长得最完美的种子,也可能因为下雨过多、风吹不定而无法发芽。
所以即使你准备再充分,也要接受“概率”这个词的现实。
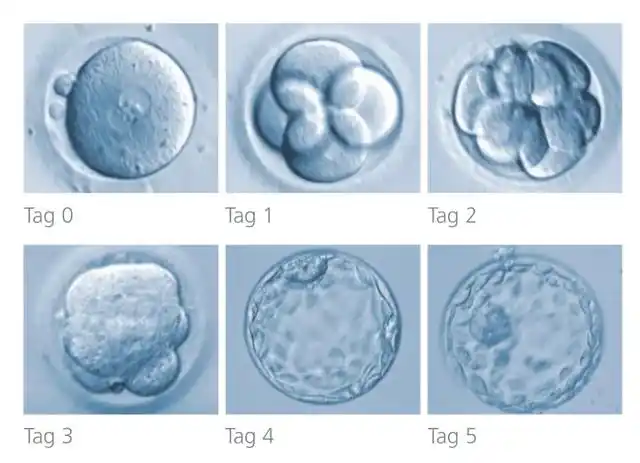
三、怎么看懂胚胎报告?别再被“A等级”牵着鼻子走
胚胎评分单怎么看?
很多患者在拿到胚胎报告时,只会看A不A,其实这远远不够。
以囊胚“4BB”为例:
- “4”是囊胚扩张程度(中等,代表刚好形成囊胚)
- 第一个“B”是内细胞团质量(细胞量适中,排列稍松)
- 第二个“B”是滋养层质量(细胞排列一般,但尚可)
除了这些形态学指标,还要结合:
- 胚胎发育时间(是否在Day 5形成囊胚?早期更优)
- 是否进行了PGT-A?是否为“正常染色体”?
- 胚胎冷冻或解冻情况(部分胚胎在解冻后质量下降)
据《F&S Reports》2023年最新研究,Day 5囊胚的活产率比Day 6胚胎高出15-18%,说明发育时间也是一个重要参考。
医生实际更看重哪些指标?
真正专业的生殖医生,在选择胚胎时会从多维度综合判断:
- 形态评分:初步参考,挑选外观上“正常”的胚胎
- 胚胎发育节奏:Day 5发育者更优
- 是否做过PGT:基因正常是最关键指标之一
- 胚胎活力指数:新技术如Time-Lapse成像可连续观察胚胎发育状态
- 冷冻次数与复苏情况:新鲜胚胎优于反复冻融者
简单来说:A不A不是最重要的,重要的是胚胎是否“真的健康”。
四、如何提高成功率?别只盯着胚胎等级这一个维度
1. 做PGT筛查
PGT-A可以筛查胚胎染色体是否异常。研究显示:
- PGT正常胚胎的临床妊娠率远高于未筛查组
- 降低早期流产率
特别是高龄女性、反复种植失败者,PGT几乎是“标配”。
推荐阅读:做了PGT也可能流产?你必须知道的胚胎筛查“真相”与局限!
2. 关注子宫环境
- 做好内膜厚度监测
- 避免慢性子宫内膜炎(可用抗生素治疗)
- 做ERA检测找出“着床窗口期”
3. 选择靠谱的医疗团队和实验室
成功率高的关键,在于:
- 胚胎实验室设备先进(恒温恒湿、无菌操作)
- 胚胎师经验丰富
- 医生制定个体化方案
推荐阅读:靠谱的代孕机构推荐,机构的作用和意义
4. 注重激素支持与移植节奏
黄体支持方案应包含:
- 黄体酮针剂或阴道凝胶
- 必要时加用阿司匹林、肝素等辅助用药
移植前后避免剧烈运动、保持良好睡眠,也很关键。
5. 心理调节和生活方式
焦虑会通过激素影响子宫环境。建议:
- 保持心情稳定
- 饮食清淡,避免高糖高油
- 睡眠充足

五、真实案例分享:A级失败、C级成功的背后
案例1:北京夫妇3枚A级胚胎全部失败
这对夫妻曾在国内某知名医院植入三枚“5AA”的囊胚,三次都失败了。后转去香港做PGT,发现三枚胚胎全部染色体异常。
案例2:广州家庭选用B级胚胎,却一次成功
他们挑选的是一枚“4BB”的胚胎,PGT显示染色体完全正常。配合ERA检测精准找出着床窗口期,移植一次即成功。
案例3:新疆夫妇冻胚反复失败,问题出在子宫
使用的是一枚形态评分极佳的胚胎,但移植两次都失败。第三次前换医院做宫腔镜,发现内膜局部粘连,清除后顺利成功。
常见问题解答
Q1: 胚胎等级和成功率有关系吗?
A1: 有一定关系,但不能简单划等号。形态评分只是评估胚胎质量的表面指标,并不能百分百预测成败。
Q2: 为什么A级胚胎也会失败?
A2: 很多人误以为A级胚胎代表“一定能成功”
Q3: 胚胎评分是标准的吗?
A3: 胚胎评分并非全球统一的客观标准,具有很强的主观性。目前常用的是Gardner囊胚评分系统,但不同国家、实验室,甚至不同胚胎学家之间的评判标准可能略有差异。
Q4: 什么是PGT-A?为什么它比胚胎等级更重要?
A4: PGT-A(胚胎植入前染色体筛查)是一项检测胚胎染色体数目是否正常的技术。
PGT-A可检测出非整倍体(染色体数量异常)胚胎,大大提高胚胎移植的成功率和活产率。在一项涵盖7000多例移植周期的研究中,使用PGT-A筛选后的胚胎,着床率比未筛查组高出近20%。
Q5: 我的胚胎等级不好,是不是就没有机会?
A5: 并不是!虽然A级胚胎在形态评分上更优秀,但B级、C级胚胎同样有可能成功妊娠,尤其是如果染色体是正常的(PGT检测通过)。
结语:胚胎等级不是骗局,但也不是决定命运的唯一钥匙
A级胚胎当然是好事,但它不是成功的“保险箱”。
决定一次试管或代孕是否成功,是一个系统工程:胚胎本身的质量、染色体是否正常、子宫是否健康、医生操作是否专业、药物是否支持到位……每一个环节都不能忽视。
所以,请不要只看胚胎评分那一栏,就盲目乐观。
真正靠谱的选择,是结合医学检查、科学判断和专业医生建议,去做出属于你自己的最优决策。